
Refluxo gastroesofágico
A doença do refluxo gastroesofágico é uma das principais causas de azia e dispepsia. Conheça as principais causas e os tratamentos disponíveis
O refluxo gastroesofágico ocorre com muita frequência na população geral. Quem nunca teve a sensação de que o ácido gástrico “sobe” para a garganta, gerando uma sensação de queimação no peito? Essa é uma situação que, sendo esporádica, pode ser classificada como “normal” em algum momento da vida de qualquer indivíduo; não causa problemas de saúde e pode ser facilmente tratada empiricamente, por exemplo, com antiácidos. No entanto, muitas pessoas apresentam esses sintomas que se tornam crônicos e, às vezes, com uma frequência diária, o que causa desconforto e preocupação. Trata-se de uma condição específica, com causas detectáveis e tratamentos específicos, denominada “doença do refluxo gastroesofágico” (DRGE).
O que causa a DRGE?
A causa mais frequente de DRGE é o contato anormal do ácido gástrico com o esôfago. A pirose ou queimação retroesternal, que é o principal sintoma dessa doença, ocorre quando o esôfago é banhado pelo conteúdo líquido gástrico que, em condições normais, deveria permanecer no estômago ou avançar para o duodeno. Esse conteúdo gástrico é o ácido comumente mencionado, embora, em certos casos, a bile proveniente do duodeno é que pode prejudicar a mucosa esofágica (mais frequente em pacientes que tiveram sua vesícula biliar extraída). De uma maneira ou de outra, a verdade é que as células que revestem o interior esofágico não estão biologicamente preparadas para resistir à ação do ácido ou da bile e, portanto, reagem com a inflamação perante esta presença agressiva.
E por que esses líquidos nocivos passam para o esôfago? Por muitos motivos. Um aumento na produção de ácido gástrico pode fazer com que o estômago “transborde” o ácido para cima. Também pode acontecer de o cárdia, ou seja, a válvula que separa o esôfago e o estômago, funcionar mal e não conseguir fechar a “comporta”; isso ocorre frequentemente em pacientes com hérnia hiatal. Além disso, os distúrbios da motilidade esofagogástrica geralmente fazem com que o ácido se dirija de forma anterógrada para o esôfago. Deve-se saber que é normal que uma pequena quantidade de ácido passe esporadicamente ao esôfago, ainda que, em geral, seja imediatamente “varrida” pelo movimento do peristaltismo esofágico sem grandes consequências.
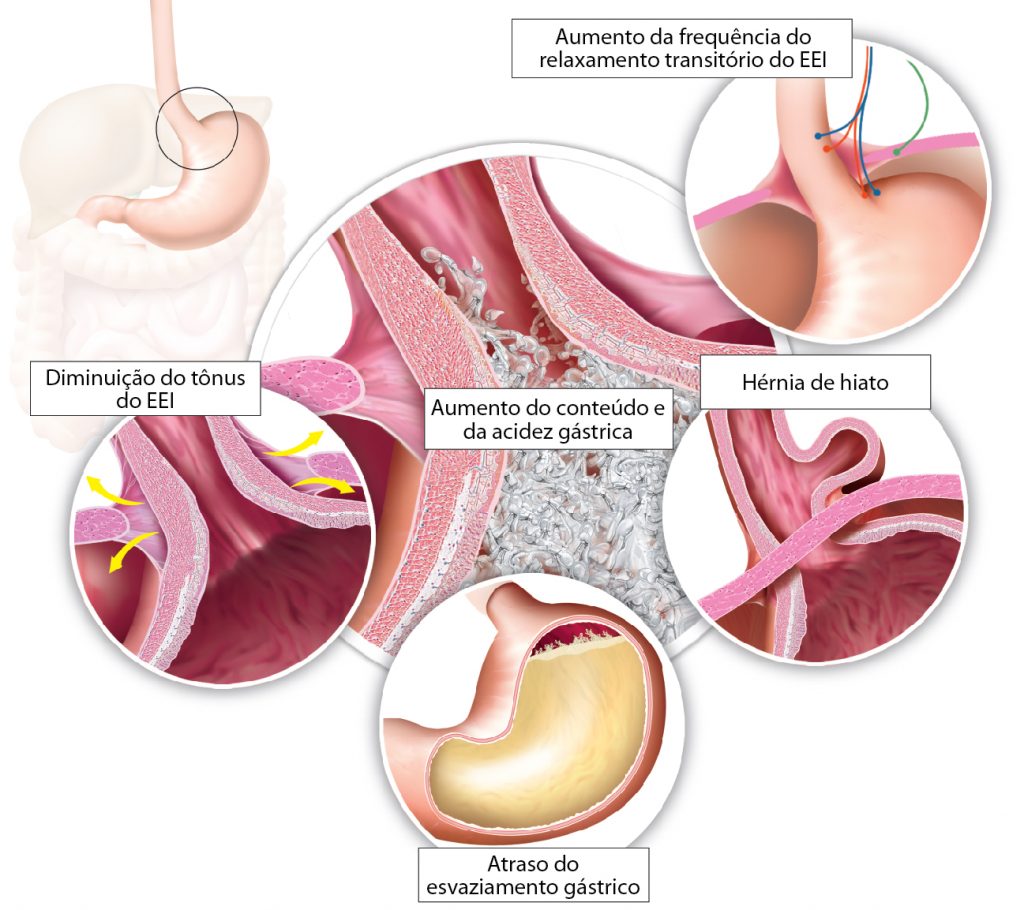
Causas do refluxo gastroesofágico.
Quadro clínico
Embora a pirose seja a manifestação característica da doença, os pacientes podem apresentar outros sintomas adicionais. A regurgitação alimentar consiste na passagem de restos alimentares semidigeridos para o esôfago, os quais normalmente deveriam avançar para o duodeno. Outras manifestações causadas pela DRGE são náuseas, arrotos, hipersalivação e soluços. Também pode haver sintomas respiratórios, como disfonia, tosse ou broncoespasmo. Em relação a este último, um certo número de pacientes diagnosticados incorretamente como “asmáticos” e sem uma boa resposta ao tratamento brônquico, na realidade, têm a DRGE e melhoram com terapia específica para a doença do refluxo gastroesofágico.
Quais lesões esofágicas podem ser causadas pela DRGE?
Na endoscopia digestiva alta, dois de cada três pacientes com DRGE não apresentam lesão esofágica objetivável. Então esses pacientes não têm DRGE na realidade? Não é bem assim. Nunca se deve esquecer que o relato do paciente é mais importante do que qualquer estudo diagnóstico.
Aqueles indivíduos que não exibem lesões no esôfago, apesar de apresentarem pirose e outros sintomas da doença, geralmente têm a mucosa esofágica mais resistente devido às características idiossincráticas ou hereditárias. Isso não impede que a dor pela estimulação dos nociceptores esofágicos realmente exista e exija tratamento. Quando a lesão esofágica é observada, há “esofagite”; esta condição varia desde a presença de erosões (“lesões” superficiais, geralmente lineares e avermelhadas), úlceras e até estenoses que podem impedir a passagem correta de alimentos em casos graves. Uma preocupação adicional leva à descoberta de certas alterações na mucosa promovidas pelo banho ácido crônico, no qual uma certa quantidade de células da mucosa esofágica se transforma em células do tipo gástrico ou intestinal. O problema é que essa substituição celular anormal (denominada “esôfago de Barrett” em homenagem a seu descobridor), no caso de nenhuma terapia, aumenta a predisposição ao câncer de esôfago em uma pequena porcentagem de pacientes afetados.
Então, todos os pacientes com DRGE devem realizar uma endoscopia?
Definitivamente não. Tal como já mencionado, dois em cada três pacientes com DRGE positiva, desde o ponto de vista clínico, não apresentam alterações esofágicas. Além disso, estima-se que menos de 5% dos pacientes com DRGE apresentem lesões esofágicas graves, que geralmente se manifestarão com sintomas adicionais (disfagia e mau estado geral). No geral, o tratamento da DRGE produzirá melhorias e curará tanto os pacientes sem lesões esofágicas quanto aqueles com esofagite não complicada.
Endoscopia digestiva alta.
Tratamento prático da DRGE
O interrogatório do paciente é a ferramenta fundamental no diagnóstico e na abordagem terapêutica da DRGE. Pacientes jovens sem complicações e sem sinais de alerta geralmente não precisam de endoscopia, pelo menos em uma fase inicial.
Em primeiro lugar, a terapia consiste em uma série de medidas não farmacológicas, tal como evitar alimentos “pesados” que estimulam a produção de ácido intestinal (principalmente gorduras), evitando álcool, café e cigarros. Contrariamente ao que se acredita, a ingestão de leite não é útil para combater a azia ou o refluxo gastroesofágico – embora seja certo que inicialmente neutraliza o ácido existente no estômago, o leite tem um alto teor de gordura e cálcio, substâncias que estimulam a formação de ainda mais ácido.
Outra recomendação é perder peso se o paciente for obeso. Como o refluxo é frequentemente acentuado durante a noite pela posição horizontal, recomenda-se esperar cerca de duas horas após o jantar, para permitir a digestão antes de dormir. Também pode ser útil elevar a cabeceira da cama cerca de 30 cm para tentar “baixar” o ácido de volta ao estômago com a ajuda da gravidade terrestre.
Se essas medidas não forem suficientes, é necessário passar para o tratamento farmacológico.
É comum que o médico, em um esforço para aliviar os sintomas desconfortáveis de seu paciente, recomende as medidas gerais mencionadas no início enquanto adiciona algum medicamento. Os antiácidos são fármacos seguros que neutralizam o ácido existente no estômago e no esôfago; não são muito potentes nem são utilizados habitualmente, exceto nos casos de DRGE leve ou ocasional. Os inibidores do ácido gástrico incluem bloqueadores H2 e inibidores da bomba de prótons (IBPs), ambos os tipos de medicamentos atuam sobre as células parietais gástricas, que são produtoras de ácido clorídrico a partir do suco gástrico, inibindo sua síntese. Finalmente, os medicamentos procinéticos atuam promovendo o peristaltismo gastroduodenal e fechando a válvula esofagogástrica ou cárdia. Como uma menção especial, a DRGE de causa biliar, em geral, não responde adequadamente aos antiácidos habituais e certamente não responde aos agentes que inibem o ácido (que não intervém aqui como agente nocivo). O sucralfato é um tipo especial de antiácido; possui uma ação eficaz de “cobertura” que protege a mucosa esofágica da ação nociva da bile (ou do ácido). Às vezes, é associado aos medicamentos procinéticos.
Se o paciente não responder satisfatoriamente após um período razoável de tratamento ou se aparecerem sinais preocupantes de sua condição geral, o próximo passo será realizar uma endoscopia digestiva alta, a qual mostrará de forma confiável se existem lesões esofágicas ou não e permitirá a escolha do melhor tratamento disponível. Se todas essas medidas não derem resultado positivo e o paciente apresentar sintomas que interferem na vida cotidiana, a possibilidade de realizar uma cirurgia que consiste no fechamento, em extensão limitada, do cárdia (cirurgia antirrefluxo) deve ser seriamente avaliada. Essa intervenção apresenta benefícios e inconvenientes, portanto, estudos esofágicos adicionais mais específicos (como, manometria e pHmetria) devem ser realizados com o objetivo de escolher o melhor tratamento para cada paciente em particular.
Imagem: Freepik

 Mudar país
Mudar país