A dor, um sintoma que produz desconforto e preocupação
Ela é talvez o sintoma mais preocupante, fazendo com que haja maior número de consultas médicas. Quando ocorre, é importante reconhecer a localização, o tempo de aparecimento e a associação com outros sinais e sintomas, sendo útil no momento de estabelecer uma conduta terapêutica adequada
A dor é uma das manifestações mais importantes da lesão corporal, não só pela frequência, uma vez que todos os indivíduos já tenham apresentado e quase todas as doenças manifestado dor no andamento de sua evolução em algum momento, como também porque, fundamentalmente, é frequentemente o sintoma inicial de uma doença e, em certas circunstâncias, pode ser o único.
A sensação desagradável da dor causada pelo estímulo das terminações nervosas de natureza sensorial. É um sintoma fundamental da inflamação, sendo muito valioso no diagnóstico de muitas doenças e distúrbios.
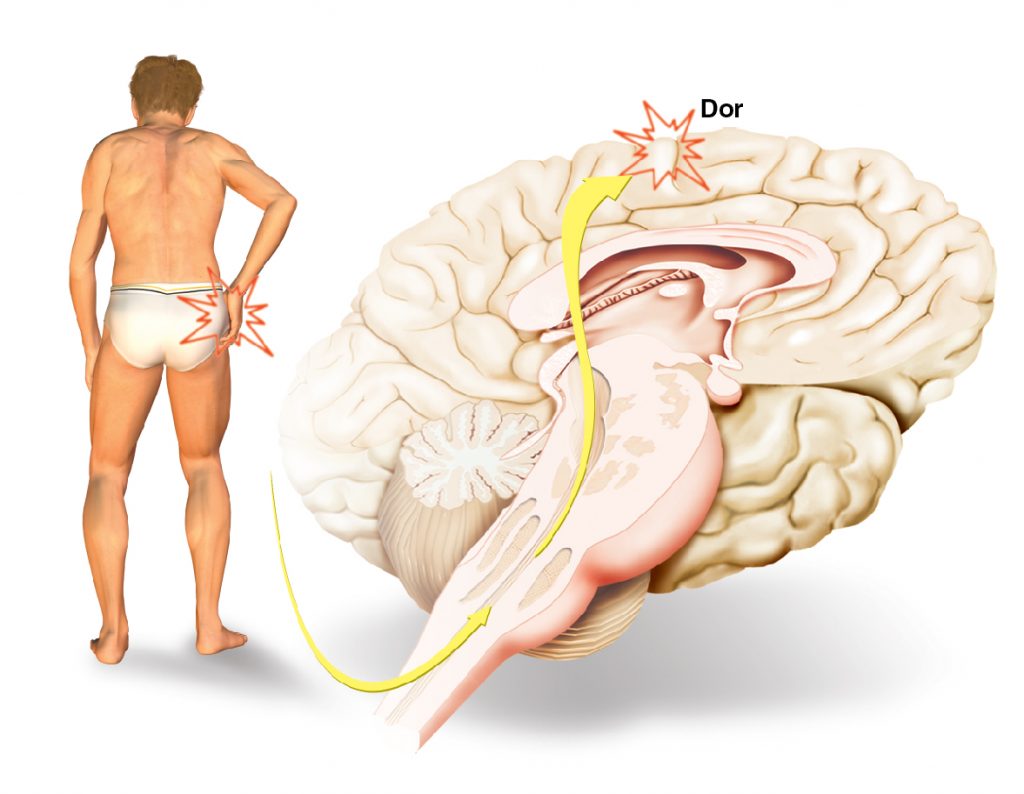
O significado da dor
A dor é um sistema de alarme do corpo que avisa que algo não está funcionando normalmente. É uma experiência emocional (subjetiva) e sensorial (objetiva) desagradável associada com uma lesão potencial ou real de um tecido, sendo o sintoma mais comum, levando à consulta médica. Quando ocorre uma lesão, os nervos da região afetada liberam sinais químicos e, por meio de outros nervos, esses sinais chegam ao cérebro, onde são interpretados como dor.
A sensação da dor pode ser provocada por diversos estímulos, tais como pressão, picada, beliscada, elongação, inflamação, distensão, contratura, isquemia e destruição, entre outros.
A dor deve ser diferenciada da reação à dor. Por ela ser uma sensação desagradável e, às vezes, intolerável do dano, onde sua presença não precisa de mais explicação. Em vez disso, a reação à dor envolve as alterações psíquicas (medo, inibição, fuga, ira, agressividade, gritos, caretas etc.) e físicas (contraturas, aumento ou diminuição da frequência cardíaca, aumento ou diminuição da pressão arterial etc.) que produzem a sensação dolorosa.
Enquanto a sensibilidade à dor é sempre a mesma em um indivíduo ou em diferentes indivíduos nas mesmas circunstâncias, ou seja, diante da quantidade mínima de um estímulo para causar dor (limiar da dor). O limiar da dor pode aumentar pela necessidade de uma estimulação maior (hiposensibilidade) ou pela distração ou administração de analgésicos, bem como diminuir (hipersensibilidade) pela inflamação ou irritação, o que significa que menos estimulação para a sensação dolorosa é percebida.
Quando um tecido sofre uma lesão ou um traumatismo direto por estimulações mecânicas, térmicas ou químicas, ocorre a lesão celular e desencadeia uma série de eventos que, por um lado, produzem a ativação dos nociceptores e, por outro, promovem as sínteses de substâncias irritantes que estimulam as terminações nervosas livres. Algumas substâncias sintetizadas são bradiquinina, histamina, acetilcolina, serotonina e certas prostaglandinas. A transmissão da sensação dolorosa começa a partir dos receptores específicos da dor (nociceptores) que estão por todo o corpo, ocorrendo em grande medida na pele e em torno das artérias e, em menor grau, nas estruturas mais profundas, tais como músculos, e raramente na maioria dos órgãos e no cérebro.
A dor e outras sensações desagradáveis são captadas pelos nociceptores e, em seguida, transmitidas através das fibras nervosas até os neurônios sensoriais dos nervos periféricos que entram na medula pelas raízes posteriores. Na medula, cruzam a linha média e sobem pelo feixe espinotalâmico, formando uma escala no tálamo (porção ventral) e, de lá, são direcionados até os centros de percepção localizados no encéfalo, mais precisamente na circunvolução parietal ascendente.
Características da dor
A dor tem qualidades primordiais, tais como a localização e as circunstâncias de aparecimento e desaparecimento, e outras características acessórias, tais como a intensidade e propagação, a duração e o caráter.
Em alguns casos, a região onde a dor é sentida pode ser muito precisa, enquanto em outras circunstâncias geralmente é vaga; no entanto, sempre pode estar localizada em algumas regiões do corpo e pode ser diferenciada em regiões dolorosas, por exemplo, dor de cabeça. As circunstâncias de aparecimento e desaparecimento da dor e os fenômenos coexistentes são outra condição fundamental ao determinar sua origem, especialmente se estiverem relacionados com a localização. Desta forma, uma dor circunscrita no centro do peito causada ou exacerbada pela tosse pode ser pericárdica ou pleurítica, no entanto, se for causada pela marcha obrigando o sujeito a parar, é provável que seja devido a uma angina de peito. Se a dor é determinada pela ingestão de alimentos, trata-se de uma condição do esófago e, se aparecer 2 ou 3 horas após o consumo de comida, é de origem gastroduodenal.
A intensidade pode ser de muito diferentes graus, desde a mínima intensidade, denominada desconforto, até a máxima intensidade, denominada dor intolerável.
A duração pode ser instantânea ou persistente e contínua; outras vezes, é transitória ou flutuante, como pode ocorrer no infarto do miocárdio. Em outros casos, as flutuações são tão breves que a dor recebe o nome de pulsante, tais como certas dores de cabeça e dores de dente. A última característica da dor é o seu caráter, podendo ser classificado como penetrante ou ardente, opressivo, ou terebrante, embora seja necessário esclarecer que as apreciações da dor são exclusivamente pessoais, com base na educação e experiência de cada indivíduo.
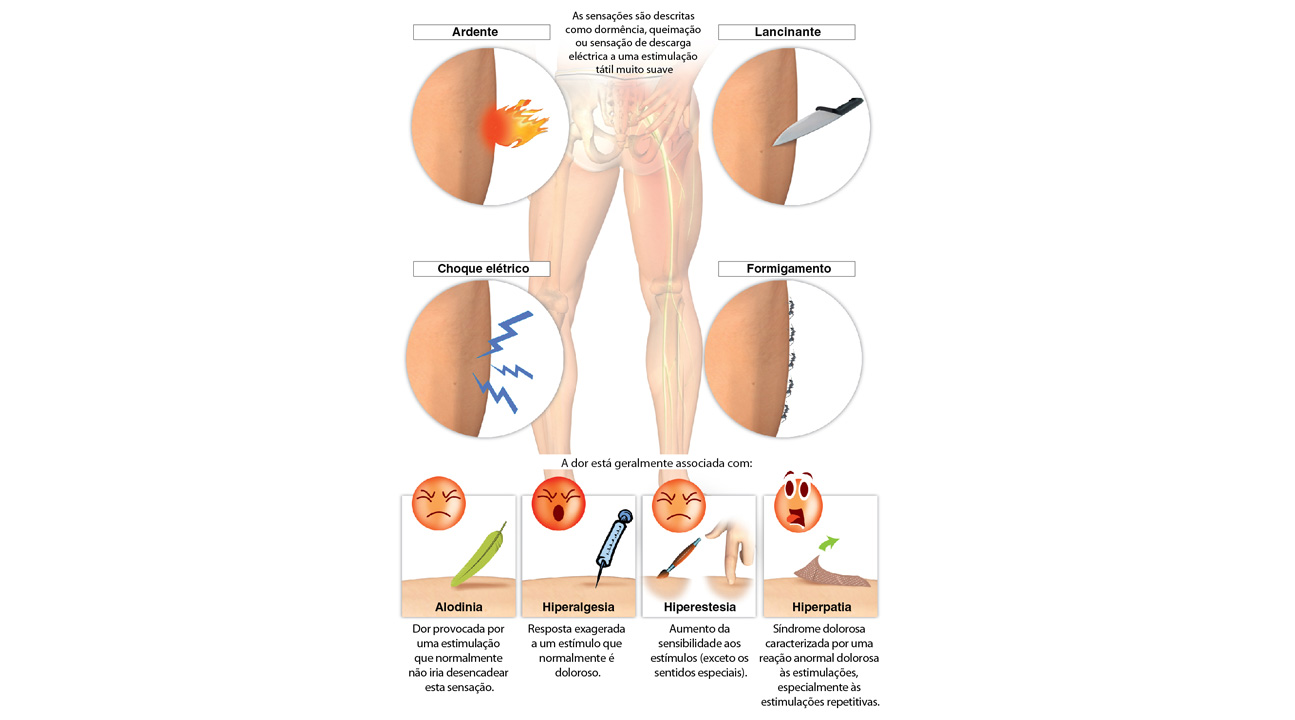
Classificação da dor
De acordo com o tempo de evolução: a dor pode ser aguda ou crônica. A dor aguda é aquela que geralmente dura menos de duas semanas. Entretanto a dor crônica é aquela que persiste por mais de duas semanas, podendo durar até três meses, como é o caso da dor tumoral. Apesar da definição, é difícil diferenciar uma dor aguda de uma crônica, uma vez que este último pode ter períodos de exacerbação e períodos de calma. De acordo com as características fisiológicas: podem-se classificar dor inflamatória, dor não inflamatória e dor neuropática. A dor inflamatória ocorre pela ação de uma estimulação prolongada no tempo, geralmente como consequência de uma lesão dos tecidos que produziu a inflamação. Há uma ativação permanente das vias da dor (vias nociceptivas) que pode evoluir para a sua resolução quando houver o término do processo inflamatório dentro de dias, a cronicidade ou a transformação de uma dor neuropática. A dor não inflamatória é produzida por uma breve estimulação dos receptores sensoriais (receptores da dor ou nociceptores), causando uma ativação das vias nociceptivas, manifestando-se como uma sensação dolorosa de poucos minutos de duração. Por outra parte, na dor neuropática, a estimulação nociceptiva gerou uma lesão nervosa para que a dor ocorra em estimulações mínimas ou sem elas e apresente suas próprias características.
De acordo com a localização da dor: ela pode ser somática quando provém da pele, do osso, dos tendões e de outras partes moles. É penetrante ou ardente e bem localizada. Quando nasce nos músculos e tendões, a dor somática é caracterizada por ser terebrante, ardente ou opressiva, e bem localizada.
No entanto, a dor visceral vem de órgãos abdominais ou torácicos. Trata-se de uma dor difusa localizada, muitas vezes descrita como profunda e opressiva.
Quando aguda, a dor geralmente está acompanhada por outros sintomas, como náuseas, vômitos, transpiração, aumento da frequência cardíaca e da pressão arterial. Em alguns casos, esta dor pode ser referida, ou seja, percebida em pontos distantes de onde o estímulo foi originado.
Alternativas terapêuticas no tratamento da dor
O tratamento da dor foi sendo modificado de acordo com os avanços da medicina moderna. Atualmente, existe uma grande variedade de tratamentos, que variam em cada caso de acordo com o grau da dor e as necessidades de aliviar este sintoma. O tratamento pode incluir um único método ou uma combinação de medicamentos, terapias e procedimentos.
O tratamento medicamentoso da dor inclui o uso de agentes com atividade analgésica e anti-inflamatória. Os analgésicos são diferenciados em dois grupos: analgésicos não opioides e analgésicos opioides. O mecanismo de ação dos anti-inflamatórios não esteroides (AINEs), é a inibição da liberação de prostaglandinas, substâncias que participam ativamente no mecanismo da dor. Os AINEs mais conhecidos e usados para o tratamento da dor são, por exemplo, ibuprofeno, paracetamol, diclofenaco, etodoloco, etoricoxibe e cetorolaco. A indicação destes princípios ativos é o tratamento da dor de intensidade leve a moderada, não visceral. Os analgésicos opioides ou opiáceos são agentes derivados do ópio, que fornecem analgesia ao se ligar aos receptores localizados dentro e fora do sistema nervoso central. Este tipo de agentes é indicado na dor presente após um procedimento cirúrgico, na dor aguda e crônica (nas quais estão associadas com outros fármacos, medidas fisioterapêuticas, psicoterapia e bloqueios analgésicos), e na dor crônico tumoral ou oncológico.
Para tratamento da dor, os medicamentos coadjuvantes também são utilizados, incluindo os antidepressivos tricíclicos, os antipsicóticos, os ansiolíticos, os corticoides, e a cirurgia de resgate, como tratamento adjuvante ou paliativo.
Os antidepressivos tricíclicos facilitam a modulação das vias da dor e são utilizados na dor com componentes de origem neuropática.
Os anticonvulsivantes são utilizados principalmente na dor neuropática, reduzindo a sua ação bloqueadora da atividade elétrica espontânea com terminações nervosas danificadas. Dentro do grupo de agentes anticonvulsivantes, a pregabalina e a gabapentina são indicadas para o tratamento da dor neuropática.
Os neurolépticos agem diminuindo a agitação psicomotora e as náuseas que podem acompanhar a dor, através da inibição da liberação de substâncias químicas responsáveis pelo desenvolvimento de tais sintomas.
Os ansiolíticos são substâncias que devem ser levadas em conta dentro do esquema de tratamento, já que favorecem a conciliação do sono e reduzem a ansiedade, embora vale notar que não apresentam ação analgésica.
Os corticoides são adjuvantes de potente ação anti-inflamatória indicados em dores provocadas por compressão de tecidos nervosos, metástases ósseas e compressão medular, entre outros. Têm a vantagem de melhorar o humor, reduzir a cárie e aumentar o apetite.
Quando a dor é persistente mesmo com o tratamento farmacológico, outros tratamentos para a dor podem ser implementados, tais como o bloqueio dos nervos. Outro procedimento que tem crescido com relação ao uso e à aplicação é a analgesia por estimulação elétrica, gerando alívio sintomático através da aplicação de eletrodos. Este tipo de tratamento é indicado nos casos de doença vascular periférica, lesão nervosa pós-traumática ou pós-cirúrgica, dor pós-amputação, entre outras.
Imagem: Freepik

 Mudar país
Mudar país