
Micoses no verão
O aumento da temperatura e a umidade do verão aumentam a possibilidade de aparecimento de fungos, triplicando as consultas por esses casos
As micoses constituem um grupo de afecções da pele muito comuns, com tendência a aparecerem geralmente nessa época do ano. O amplo conhecimento de suas manifestações é de grande interesse tanto para o profissional quanto para o paciente.
Quais são as micoses cutâneas?
As infecções da pele causadas pelos fungos são doenças que danificam a camada mais superficial da pele, bem como o cabelo, os pelos e as unhas.
Essas infecções são as doenças mais comuns da pele e estima-se que cada pessoa sofre entre três e dez micoses cutâneas ao longo da vida. Os fungos que produzem essas micoses, denominados dermatófitos, atacam somente as camadas mais superficiais da pele, compostas de células com queratina. A queratina é uma proteína que dá a dureza e a resistência para a pele contra a umidade, a fricção e as fissuras. Esse composto fundamental também é uma das principais substâncias que formam os pelos e as unhas e, apesar de proteger contra a invasão de diversos microrganismos, os fungos dermatófitos apenas se alimentam dela para seu crescimento. Os principais fungos da classe são os epidermófitos, os micrósporos e os tricófitos, que foram distribuídos, acompanhando o ser humano, em todo o globo terrestre.
Vários dos fungos mencionados vivem naturalmente no solo, em especial em lugares úmidos, de modo que a infecção pode ocorrer em piscinas, chuveiros ou jardins. Outros, no entanto, parasitam exclusivamente o homem e são transmitidos por contato físico direto ou por contato com roupas contaminadas. Por fim, algumas espécies também parasitam os animais domésticos, tais como cachorros e gatos, podendo surgir a transmissão pelo contato com esses animais.
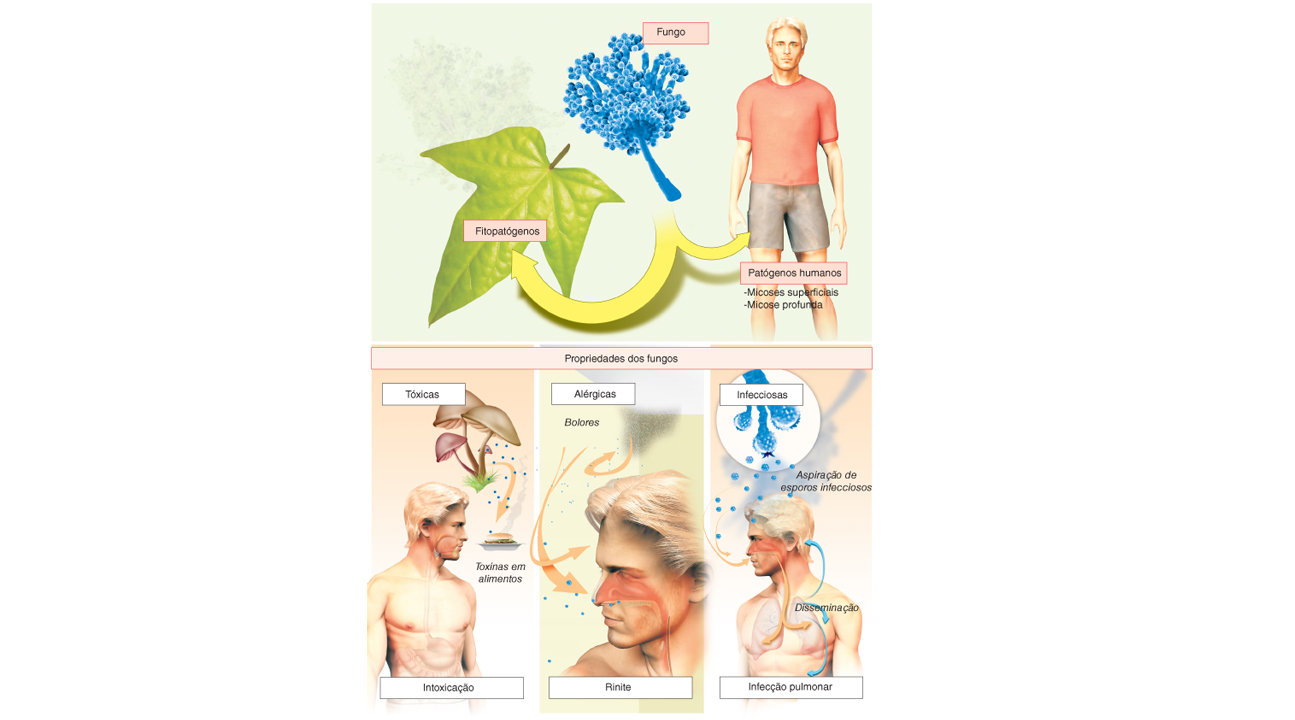
Fungos causadores de doença humana.
Quais são os principais sintomas das micoses cutâneas?
Os sintomas das micoses cutâneas, conhecidas popularmente como tineas, variam de acordo com a região afetada, ou seja, se a infecção é produzida em certos lugares da pele, do couro cabeludo, das unhas ou da barba. A tinea da pele é uma das micoses cutâneas mais frequentes e pode ser vista como uma região limitada de pele avermelhada, com descamação e coceira intensa que aumenta com o calor e pela noite. Na borda da área da pele afetada, umas pequenas ampolas, chamadas vesículas, são observadas e se rompem, espalhando o líquido e dispersando a infecção. A tinea cruris ou inguinal se refere à localização da micose na virilha com as mesmas características de coloração, coceira e descamação. Em todas essas tineas, também podem ser acrescentadas as lesões da pele por coçá-la devido à coceira intensa e, por vezes, essas erosões por coçar a pele podem resultar em uma infecção bacteriana sobreposta que agrava ainda mais o quadro e o desconforto.
Quando ocorre na pele entre os dedos dos pés, pelo uso de meias úmidas ou pela transmissão em chuveiros ou piscinas, é conhecida como tinea dos pés ou pé de atleta. A coceira é muito intensa e a pele de coloração avermelhada com descamação, rachaduras e fissuras pode ser observada. Se o pé de atleta não for tratado corretamente, pode resultar geralmente na origem da infecção micótica das unhas dos pés, conhecida como onicomicose. Na onicomicose, as unhas tornam-se frágeis, de cor amarelada, engrossam e se esfarelam facilmente. Outra complicação do pé de atleta é o aparecimento de reações alérgicas causadas pelo contato prolongado com os fungos, aparecendo assim vesículas nos dedos, nas mãos e em outras partes do corpo.
Às vezes, os fungos crescem no couro cabeludo, resultando na tinea do couro cabeludo. Essa é caracterizada pelo aparecimento de regiões circulares de calvície com cabelo quebrado ou cortado rente pela infecção micótica. Essa tinea é frequentemente produzida por micrósporos na infância e na adolescência, e por tricófitos na vida adulta. O couro cabeludo está avermelhado e coça intensamente, levando frequentemente a novas lesões por coçar o couro cabeludo. A tinea da barba, semelhante à do couro cabeludo, ocorre apenas quando os fungos colonizam a barba.
O “pé de atleta”: uma das micoses mais comuns
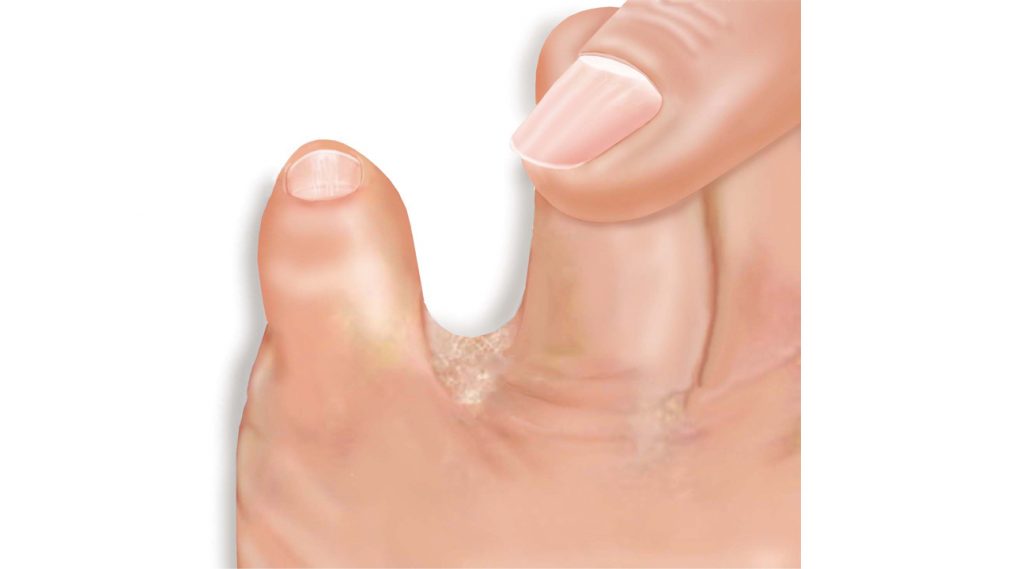
O pé de atleta ou tinea pedis é uma dermatofitose que afeta aproximadamente 15% da população, pode comprometer a planta do pé por contato direto com o solo ou por extensão de um foco interdigital. É uma patologia de origem humana e pode apresentar-se clinicamente como uma forma crônica hiperqueratótica, papuloescamosa com fissuras, maceração e mau cheiro, ou como uma evolução subaguda caracterizada pela presença de vesículas que secretam um líquido transparente, podendo identificar o fungo.
Os responsáveis de quase todas as micoses vesiculosas agudas são o Trichophyton mentagrophytes, Trichophyton rubrum ou o Epidermophyton floccossum, que aproveitam as condições de umidade e o calor do verão e de certos calçados para invadir a pele; a infecção é frequente nos indivíduos que utilizam vestiários e chuveiros de clubes, onde pequenas porções de pele se desprendem das pessoas afetadas e são depositadas sobre os pés da vítima insuspeitada. Comprovou-se experimentalmente que, para que ocorra uma infecção, é necessário um fator de suscetibilidade. Os homens são muito mais suscetíveis do que as mulheres, embora também estejam expostas.
O diagnóstico da doença pode ser muito difícil ou muito simples, depende quase exclusivamente de que seja considerada ou não a possibilidade de uma micose. Os critérios clínicos são de grande ajuda, mas não são suficientes quando as apresentações são atípicas ou o paciente recebeu tratamentos prévios com corticoides.
No caso da Tinea pedis, o médico tem acesso a um diagnóstico de suspeita clínica que permite orientar a terapia, embora o exame por microscopia direta de preparações obtidas por raspagem e colorações com hidróxido de potássio no consultório devesse ser de uso geral.
Em todos os casos, o material da amostra deve ser extraído das bordas da lesão ou do pus, no caso de um foco supurativo, e lavado com solução de hidróxido de potássio de 10% ou 15%. É possível ver como a maior parte da matéria orgânica é dissolvida, permitindo observar as paredes intactas do fungo. A morfologia dos dermatófitos é característica, mas semelhante para todas as espécies, pelo que sua identificação final compreende a cultura no meio de Sabouraud.
Como tratar as micoses da pele?
O mais importante para prevenir os casos de micoses na pele é evitar que as áreas suscetíveis sejam expostas à umidade por períodos prolongados. Uma vez estabelecido o diagnóstico preciso da presença de um fungo nas camadas superficiais da pele, o tratamento depende do grau de comprometimento.
Existem medicamentos que impedem o crescimento e desenvolvimento dos fungos e, portanto, são denominados antimicóticos. Podem ser utilizados em forma de cremes, pós ou solução, bem como por via oral, conforme exigido pelo quadro. O uso de cremes antimicóticos é uma medida muito eficaz para o tratamento das micoses pouco disseminadas e consistentes em lesões não muito numerosas. Os compostos antimicóticos atualmente disponíveis são muitos. Os derivados azólicos são fármacos antimicóticos que agem sobre a membrana do fungo impedindo seu crescimento.
Nos casos das micoses localizadas em regiões úmidas (dobras), é aconselhável o uso de pós antimicóticos como complemento dos cremes para garantir a penetração do composto ativo na área afetada.
Quando o componente inflamatório da lesão é importante, é fundamental tratar antes, ou concomitantemente, com a erradicação do fungo. Para isso, existem compostos que combinam fármacos antimicóticos com corticosteroides que são muito eficazes. O corticoide age localmente diminuindo a inflamação e os sintomas, como prurido ou ardência, que geralmente são muito inconvenientes, enquanto permitem a ação do componente antimicótico da fórmula que começa a erradicar o fungo, levando à cura. Deve ficar claro que o uso de cremes sobre as lesões limitadas não apresenta risco de absorção sistêmica de nenhum dos compostos. Finalmente, deve-se ter em mente que o controle e o acompanhamento dos quadros de micoses cutâneas devem ser realizados por um profissional da saúde para certificar a cura e evitar a recidiva.

 Mudar país
Mudar país